近日,我院金银湖院区消化肿瘤外科团队成功完成一例复杂十二指肠巨大间质瘤手术。手术做到了“精准拆弹”,完整切除了肿瘤,保护了周围的重要血管,术中出血仅300ml左右。患者术后恢复良好,已于近期出院。
今年2月底,家住随州的刘先生(化名)在工作时突然感到腹部胀痛难忍,一度出现黑便、大汗淋漓、面色苍白等休克表现。在当地医院给予紧急输血后,刘先生的生命体征逐步好转。进一步CT检查发现,刘先生的十二指肠有一个约11cm的巨大肿瘤,并包绕了周边的大血管,由于肿瘤的出血并未完全停止,随时可能再次大出血。当地医院建议刘先生到上级医院就诊。辗转来到协和医院金银湖院区,消化肿瘤外科周伟副教授接诊。
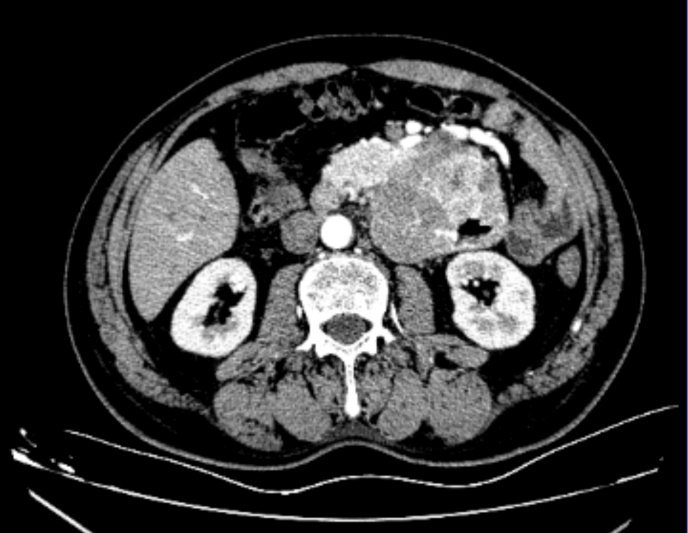
周伟副教授介绍,十二指肠间质瘤是一种起源于胃肠道间质细胞的肿瘤,早期症状隐匿,不易发现。入院后的血管三维CT可见肿瘤对肠系膜上动脉和肠系膜上静脉都有不同程度的包绕,而这两根血管是负责人体小肠血液供应和回流的最主要血管,一旦损伤可能导致小肠缺血坏死。此外,肿瘤还与另一个重要器官胰腺粘连非常紧密。
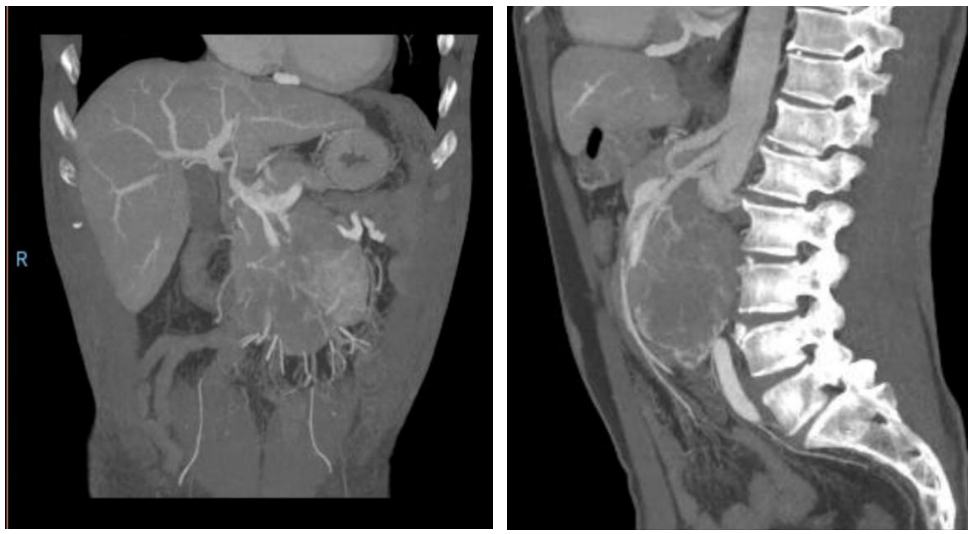
面对这种复杂情况,消化肿瘤外科迅速组织了全科病例讨论。科室主任刘涛教授指出消化道大出血的风险始终存在,手术切除才能解除隐患。手术难度尽管较大,肿瘤局部包绕肠系膜上动、静脉,但存在完整剥离的可能。手术中除了血管精细分离外,由于肿瘤与胰腺粘连紧密,还要做好切除胰腺的准备。由于病情复杂,术前科室还联同麻醉科、医务处等制定了精细的风险预案。
3月初,手术正式进行,术中发现肿瘤直径达到近15cm。刘涛教授、周伟副教授通过将肠系膜上动、静脉完整的从肿瘤中分离出来,保证了小肠的血供。术中肿瘤与胰头组织粘连非常紧密。考虑到胰腺组织质地柔软,容易损伤的特殊性,决定将手术方式定为普外科最复杂的手术:胰十二指肠切除术。整个手术用时接近5个小时,不仅完整切除了肿瘤,还保护了周围的重要血管,做到了“精准拆弹”。手术全程出血仅300ml左右。术后病理报告显示为十二指肠巨大间质瘤。
术后,刘先生恢复良好,胰十二指肠切除术后常见的并发症,如大出血、胰瘘、胆瘘等均未发生,术后12天即顺利出院。出院当天,刘先生专门找到周伟副教授合影留念,感谢协和医疗团队挽救了他的生命。
